M.D.
numero 38, 13 dicembre 2006
Management
Dispepsia alla ricerca di identità
di Cesare Tosetti - Medico di medicina generale, Porretta Terme
(BO), Area Gastroenterologica Simg
Il
dibattito scientifico sulla dispepsia è in fermento in
tutto il mondo. Purtroppo le linee guida cliniche sulla malattia
sono gestite quasi esclusivamente dagli specialisti senza che
i Mmg possano contribuire a impostare le necessità gestionali
La
“questione dispepsia” continua a essere un argomento
di notevole interesse. Le motivazioni sono evidenti: si tratta
di un grosso contenitore che i ricercatori allargano o stringono,
poiché il contenuto è costituito prevalentemente
da sintomi a patogenesi vaga piuttosto che da patologie
organiche. Se per le patologie organiche abbiamo una serie di
possibilità diagnostiche e terapeutiche consolidate,
per quanto riguarda le forme cosiddette funzionali i legami
tra riscontri fisiopatologici e terapeutici risultano deludenti.
L’American College of Gastroenterology (ACG) e l’American
Gastroenterology Association (AGA) nel 2005 hanno pubblicato
un aggiornamento delle proprie linee guida (Am J Gastroenterol
2005; 100: 2324-37; Gastroenterology 2005; 129:1753-5).
Tali linee guida si presentano nel segno della continuità
e non per niente sono pubblicate a nome di Nicholas Talley,
ricercatore australiano con interesse prevalentemente epidemiologico
e che da almeno un decennio rappresenta il punto di riferimento
internazionale per ogni attività di rilievo nel campo
della dispepsia.
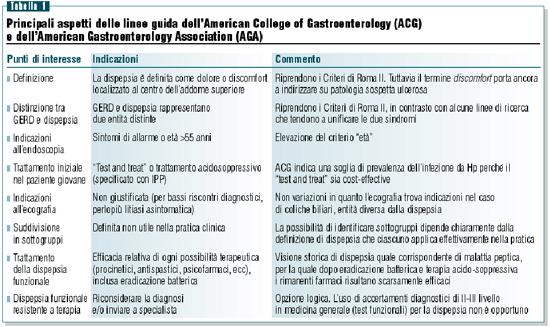 Le
indicazioni riprendono le tematiche dominanti, rivisitandole
rispetto alle nuove evidenze pubblicate. Poiché in questo
lasso di tempo non si sono avuti reali progressi in campo fisiopatologico
e terapeutico, Talley e coll. si sono impegnati a rivalutare
la visione consolidata. Sono quindi riproposti gli argomenti
storici (tabella 1).
Le
indicazioni riprendono le tematiche dominanti, rivisitandole
rispetto alle nuove evidenze pubblicate. Poiché in questo
lasso di tempo non si sono avuti reali progressi in campo fisiopatologico
e terapeutico, Talley e coll. si sono impegnati a rivalutare
la visione consolidata. Sono quindi riproposti gli argomenti
storici (tabella 1).
La chiave del problema rimane nascosta. Innanzitutto l’equivoco
di base: dispepsia letteralmente significherebbe indigestione
(dys-peptos, “bad to digest”), quindi una sindrome
riferibile a sintomi derivanti a seguito di processo digestivo.
Questa rimane l’interpretazione comune in tutti gli studi
medici del mondo che non siano quelli dei ricercatori anglosassoni,
i quali intendono per dispepsia il sospetto di malattia peptica
(in primis ulcera della mucosa gastroduodenale) e quindi i sintomi
spesso presenti a digiuno o di notte, possibilmente associati
con la malattia da reflusso gastroesofageo.
Il gruppo di esperti riunito nella Consensus Conference Roma
I e II era giunto a un compromesso includendo nella dispepsia
due categorie sintomatologiche, quelle dolorose (legate a patologia
peptica) e quelle non dolorose (legate a sintomi posprandiali,
di ancora difficile inquadramento fisiopatologico), escludendo
dal concetto di dispepsia i quadri clinici dominati da sintomi
da reflusso gastroesofageo.
Purtroppo gli anglosassoni hanno voluto denominare le sindromi
non dolorose col termine di “discomfort”, che nei
Paesi di origine rimanda ancora a una sensazione affine al dolore,
per cui tutto l’asse dell’interesse si sposta sulla
malattia peptica.
Linee di tendenza mondiali

Nel mondo esistono differenti linee di tendenza (tabella 2).
La principale riguarda i ricercatori interessati alla malattia
peptica, che hanno sviluppato efficaci protocolli rispetto alla
malattia da reflusso gastroesofageo e tendono a includere tale
patologia nel contenitore della dispepsia (come nelle linee
guida inglesi del National Institute of Clinical Excellence
2004, www.nice.org.uk).
Un’altra grande linea di tendenza riguarda i ricercatori
interessati all’infezione da Hp che tendono perciò
ad applicare questa ipotesi nel maggior numero di patologie
possibile.
Una terza linea comprende un gruppo di ricercatori che continuano
ad applicarsi a ricerche di fisiopatologia per chiarire i
meccanismi delle difficoltà digestive in assenza di malattie
organiche, trovando al momento più difficoltà
che certezze.
Dal mix di queste esperienze Talley e coll. mediano linee guida
politically correct che propongono una gestione empirica del
paziente (ma comunque solo fino a una certa età), l’uso
di una strategia “test and treat” (ma solo se la prevalenza
locale dell’infezione da Hp ne giustifica l’applicazione),
l’inutilità delle terapie per le quali non esistono
interessi di investimento, il tutto in una visione statistico-economicista
in cui gli studi di simulazione computerizzata (basati su un
set molto ristretto di parametri, non coincidente con la complessità
clinica) continuano a esercitare un influsso rilevante.
L’aspetto che mi è sembrato più interessante
è rappresentato dall’elevazione del cut-off per
l’indicazione all’endoscopia dai 45 ai 55 anni.
Quello della quantificazione del cut-off legato all’età
è una soluzione tipicamente specialistica, sulla base
di database endoscopici. Questa soglia era stata inizialmente
proposta attorno ai 45 anni e ora viene innalzata in quanto
giudicato che la patologia neoplastica o comunque complicata
si manifesti nella stragrande maggioranza dei casi con sintomi
di allarme o nei giovani con sintomi lievi anche nelle
fasi già avanzate, in modo che non si possa imputare
a un ritardo diagnostico anche un ritardo terapeutico. Da
dati italiani (Stanghellini V et al. Eur J Gastroenterol Hepatol
1999; 11: 1129-34) sappiamo che in realtà il rischio
di patologia legato all’età cresce linearmente con
l’età oltre i 40 anni e che i Mmg continuano a inviare
agli accertamenti sulla base di valutazioni individualizzate
sulle complesse problematiche di ciascun paziente piuttosto
che basarsi su un fattore età (Cardin F et al. Scand
J Gastroenterol 2002; 37: 1269-75).
La Consensus Conference del Gruppo Europeo di Studio sull’Hp
del marzo 2005 (cosiddetto Maastricht 3) conferma la valutazione
di questo gruppo di ricercatori su un cut-off per la strategia
“test and treat” a una soglia di 45 anni. Evidentemente
le società scientifiche americane (focalizzate alla patologia
peptica) e questo gruppo europeo (interessato all’Hp) pur
ragionando sullo stesso problema e con gli stessi dati hanno
finito per creare una zona cuscinetto tra i 45 e 55 anni di
età in cui il “test and treat” non è
consigliato, ma l’endoscopia non è appropriata,
per i quali quindi la strategia è legata a una terapia
empirica acido-soppressiva.
Diversamente, Mmg olandesi hanno espresso una voce di buon senso,
attraverso l’espressione di linee guida nazionali nelle
quali si afferma la relatività del criterio età,
che non viene pertanto proposto all’operatività
dei colleghi (De Wit NJ et al. Ned Tijdschr Geneeskd 2005; 149:
1386-92).
Purtroppo le linee guida per le situazioni della medicina generale
sono gestite quasi esclusivamente dagli specialisti dei centri
di riferimento di terzo livello, senza che i Mmg possano contribuire
a impostare le necessità gestionali. Questo continuerà
a comportare una visione lontana dalle esigenze assistenziali.