
M.D.
numero 38, 14 dicembre 2005
Premio
Aimef per la Medicina di Famiglia
Quadri stomatologici nell’epatite cronica
HCV correlata
di Walter D¹Apolito, Medico di medicina generale,
Vallo Scalo (SA)
Lichen planus e xerostomia risultano le lesioni della
cavità orale più frequentemente rilevabili in pazienti con epatopatia
cronica e infezione da HCV
L'incidenza
di soggetti HCV-Ab positivi in Italia varia dall’1.3% al
3% fino a raggiungere il 4% in alcune zone del Sud e addirittura
l’8-10% in alcune comunità locali sempre del Sud.
Svolgendo la mia attività in una di queste aree con un’alta
incidenza di pazienti HCV-Ab positivi, ho cercato di mettere
in evidenza alcune manifestazioni orali in corso di epatopatia
HCV correlata.
Caratteristiche del virus HCV
Una delle caratteristiche peculiari dell’HCV nella sua
attività replicativa è quella di mutare geneticamente
in modo rapido e continuativo, eludendo in questo modo la risposta
immune dell’ospite. Attualmente si riconoscono 6 genotipi
virali e vari sottogruppi: il più frequente in Italia
è il genotipo 1b seguito dal genotipo 2 e 3. La peculiarità
menzionata favorisce la persistenza dell’infezione nell’ospite
e, nello stesso tempo, ha impedito la realizzazione di un vaccino
efficace.
Questa variabilità genetica del virus fa sì che
l’esposizione allo stesso non conferisca immunità
nei confronti della malattia e che pazienti già infetti
possano presentare una superinfezione con ceppi virali diversi.
Un’altra caratteristica interessante, soprattutto per noi
operatori sanitari, è la bassa penetranza dell’HCV,
ovvero il basso rischio che corre un soggetto di contrarre l’infezione
anche in seguito a puntura accidentale con materiale proveniente
da individuo infetto, rischio che è risultato sempre
inferiore al 10%. Infatti l’incidenza di HCV-Ab positivi
è, all’incirca, analoga tra operatori sanitari e
popolazione generale.
Tuttavia tutto ciò non deve distoglierci dal mettere
in atto nei nostri ambulatori gli accorgimenti atti a evitare
le infezioni crociate: (largo impiego di materiale monouso,
sterilizzazione dello strumentario chirurgico, disinfezione
delle superfici, ecc) e a mantenere sempre alto il livello di
guardia verso tutte le infezioni, considerando ogni paziente
come potenziale fonte di contagio.
Campione esaminato
Le mie osservazioni sono state fatte su un campione di 67 pazienti
portatori di HCV-Ab, di cui il più giovane risulta nato
nel 1966, il più anziano nel 1913.
Infatti la diffusione dei virus epatitici a trasmissione parenterale
ha toccato in Italia la massima intensità tra gli Anni
50-60 e la fine degli Anni 70. Da tale periodo è iniziato
un declino dell’incidenza di infezioni legato principalmente
alle migliori conoscenze delle vie di trasmissione, alla diffusa
adozione di materiali medici monouso e, più in generale,
all’elevarsi del livello igienico sanitario.
Il campione esaminato è risultato quanto mai eterogeneo
e ha compreso:
-
pazienti
con diverso genotipo di HCV;
-
pazienti
trattati e non con interferone;
-
pazienti
trattati con interferone standard (tre volte la settimana)
e interferone peghilato;
-
pazienti
trattati con interferone e ribavirina;
-
pazienti
“ responder” e “non responder” alla terapia.
Da
segnalare che il campione comprende anche 12 pazienti in seguito
deceduti, di cui 9 per diverse neoplasie (6 epatiche, 2 polmonari
e 1 per linfoma non Hodgkin).
L’unica correlazione che ho riscontrato è che i quadri
stomatologici sono riferiti tutti a pazienti non trattati con
interferone o altro antivirale per motivi d’età, cioè
pazienti ultrasessantacinquenni. A tale proposito va segnalato
che l’orientamento attuale degli epatologi è quello
di trattare con antivirali anche questa categoria di pazienti,
valutando caso per caso.
Manifestazioni stomatologiche
Le manifestazioni stomatologiche più frequenti in corso
di epatopatia cronica HCV correlata sono, come riportato in letteratura,
il lichen planus (LP) e la xerostomia associata o meno alla sindrome
di Sjögren. L’associazione tra lichen planus e infezione
da HCV è stata osservata prevalentemente nel bacino del
Mediterraneo e particolarmente in Italia con una percentuale variabile
tra il 5% e l’8%.
Il LP è un’affezione che può colpire sia la
cute sia le mucose ed è caratterizzata dalla comparsa di
papule, talora con aspetto erosivo.
Dal punto di vista anatomo-patologico la lesione è caratterizzata
da:
-
lesioni
a livello epiteliale con ipercheratosi, ipergranulosi e degenerazione
delle cellule dello strato basale;
-
distruzione,
a livello giunzionale, della membrana basale in più
punti;
-
presenza
di infiltrato infiammatorio (linfociti) a livello della sottomucosa.
Poiché
l’eziologia della malattia è ancora sconosciuta, attualmente
si ritiene che a determinare la patologia sia una modificazione
dell’antigenicità, indotta da qualche noxa esterna,
delle cellule della lamina basale, in soggetti che abbiano una
predisposizione genetica o una suscettibilità alla malattia
stessa.
Come accennato, il LP si può manifestare, schematicamente,
come forma papulosa, reticolare ed erosiva: la forma papulosa
e reticolare è quasi sempre asintomatica, mentre la forma
erosiva può manifestarsi con dolore urente.
Immagini dalla clinica
Lichen
planus: forma papulosa
Una forma papulosa lichen planus è quella della paziente
AV (figura 1).
La lesione, interessante parte del palato duro e parte del palato
molle, sottoposta a vari controlli nell’arco di circa 15
anni, è stata sempre del tutto asintomatica. Nell’ultimo
controllo del 2003 è stato documentato un netto miglioramento
clinico (figura 2).
A carico della stessa paziente, c’è da segnalare la
comparsa di una lesione ipercheratosica linguale regredita spontaneamente
dopo alcuni giorni (figura 3).
 Lichen
planus: forma erosiva Lichen
planus: forma erosiva
La necessità dei controlli a distanza è un problema
molto importante perché, in una percentuale che varia dallo
0.5% al 10%, il LP, soprattutto nella forma erosiva, può
evolvere verso l’epitelioma spino-cellulare.
Nella sua forma erosiva il lichen planus è quindi da considerarsi
una vera e propria lesione precancerosa, anche se la sua potenzialità
neoplastica non è riconosciuta da tutti gli autori.
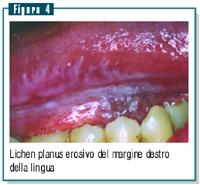
Una forma di lichen erosivo, da controllare nel tempo, è
quello della paziente GS (figura 4).
La lesione (interessante il margine destro della lingua) è
caratterizzata, dal punto di vista sintomatologico, da dolore
urente molto fastidioso. La sintomatologia si controlla agevolmente
con terapia locale a base di cortisonici, epitelioprotettori e
desensibilizzanti, ma ciò che è importante, in questo
tipo di lesioni, è il controllo periodico.
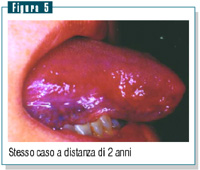 Questa
paziente è stata rivista dopo circa due anni e si è
potuto constatare un netto miglioramento della lesione a livello
linguale, con scomparsa della sintomatologia urente (figura 5). Questa
paziente è stata rivista dopo circa due anni e si è
potuto constatare un netto miglioramento della lesione a livello
linguale, con scomparsa della sintomatologia urente (figura 5).
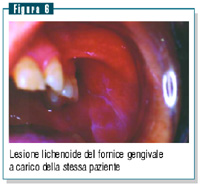 Tuttavia,
a carico della stessa paziente è comparsa una lesione lichenoide,
questa volta di tipo reticolare e asintomatica, a livello della
mucosa del fornice gengivale superiore sinistro (figura 6). Tuttavia,
a carico della stessa paziente è comparsa una lesione lichenoide,
questa volta di tipo reticolare e asintomatica, a livello della
mucosa del fornice gengivale superiore sinistro (figura 6).
Xerostomia
Per ciò che riguarda la xerostomia, nel campione esaminato
ho riscontrato due casi di pazienti con una mucosa secca, lucida
e apparentemente sottile. Tali manifestazioni, asintomatiche,
possono fare propendere per una patologia delle ghiandole salivari
e quindi per un’alterazione della secrezione salivare per
qualità e quantità.
In merito, tanto la diagnosi di scialoadenite in corso di epatite
cronica HCV correlata, quanto quella di sindrome di Sjögren
richiedono la biopsia della ghiandola salivare, ma in base all’asintomaticità
dei segni e alla mia impostazione prevalentemente clinica (fedele
al motto “primum non nocere”), non ho utilizzato tale
indagine.
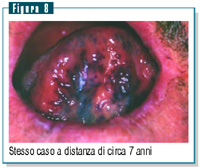
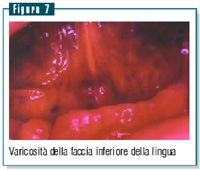 Da segnalare,
tra i 67 pazienti, un quadro stomatologico aspecifico caratterizzato
da una varicosità, asintomatica, della faccia inferiore
della lingua, già evidenziata ad un primo controllo (figura
7), ma notevolmente accentuatosi a distanza di circa sette anni
(figura 8). Da segnalare,
tra i 67 pazienti, un quadro stomatologico aspecifico caratterizzato
da una varicosità, asintomatica, della faccia inferiore
della lingua, già evidenziata ad un primo controllo (figura
7), ma notevolmente accentuatosi a distanza di circa sette anni
(figura 8).
Conclusioni
In questa breve esposizione ho voluto considerare solo lesioni
e sintomi a livello della cavità orale in pazienti con
epatopatia cronica HCV correlata. Statisticamente, in alcune realtà
locali, fino ad un paziente su 10 che frequenta l’ambulatorio
di medicina generale è portatore di HCV-Ab. Da qui nasce
l’importanza del riconoscimento di queste manifestazioni
extraepatiche che, in pazienti asintomatici e inconsapevoli, pongono
un ragionevole dubbio di infezione e pertanto necessitano di un
approfondimento diagnostico.
 Infine,
un invito a noi medici di famiglia, a praticare una più
accurata ispezione del cavo orale, peraltro facilmente accessibile,
non solo per evidenziare lesioni stomatologiche in corso di epatopatia
cronica HCV correlata, ma soprattutto per mettere in evidenza
eventuali lesioni neoplastiche. Infine,
un invito a noi medici di famiglia, a praticare una più
accurata ispezione del cavo orale, peraltro facilmente accessibile,
non solo per evidenziare lesioni stomatologiche in corso di epatopatia
cronica HCV correlata, ma soprattutto per mettere in evidenza
eventuali lesioni neoplastiche.
Il cancro orale è un tumore ancora in costante aumento,
che provoca 500.000 morti all’anno nel mondo. Come è
noto i fattori di rischio per questa neoplasiano sono l’abuso
di alcol e tabacco e noi medici di famiglia siamo in una posizione
strategica e privilegiata sia per favorire la prevenzione primaria,
facendo opera di dissuasione verso l’abuso di alcol e tabacco,
sia per la diagnosi precoce con accurate e frequenti ispezioni
della mucosa del cavo orale.
|