
M.D.
numero 37, 7 dicembre 2005
Pratica
medica
Tossicità polmonare da farmaco
di Franco Carnesalli, Medico di medicina generale,
Milano - Dipartimento di Pneumologia AIMEF
| Un
assistito di 70 anni si presenta in studio perché
da alcuni giorni presenta tosse, febbricola e una lieve
ma progressiva dispnea. È un paziente cardiopatico
con una lunga storia di episodi di fibrillazione atriale,
trattati più volte con cardioversione elettrica e
antiaritmici, attualmente controllata con amiodarone 200
mg/bid. La cardiopatia è rappresentata da una ischemia
coronarica documentata con coronarografia. Il paziente è
asmatico, non ha mai fumato e non sono presenti fattori
di rischio ambientali. Da segnalare la presenza di ipertrofia
prostatica benigna |
Iter diagnostico
Esame
obiettivo: assenza di sofferenza acuta, pressione arteriosa
150/80 mmHg, FC 80 battiti/min. Frequenza respiratoria 16 atti/min,
temperatura corporea 37.1°C. Il murmure vescicolare è
diminuito, senza rumori aggiunti. Non è presente diminuzione
del peso corporeo e la restante obiettività è
negativa.
Decido di richiedere alcuni accertamenti di routine.
-
Esami
ematochimici: sierologia negativa, compresi gli indici di
flogosi.
-
Elettrocardiogramma:
nulla da segnalare.
-
Radiografia
del torace: massa sfumata periferica alla base del polmone
destro, normale ombra cardiaca.
La
lesione polmonare consiglia l’esecuzione di una TAC al
torace (figura 1).
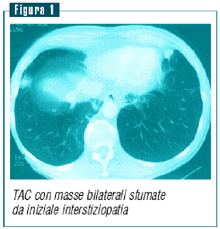
Richiedo
una consulenza pneumologica a carattere di urgenza: lo specialista
prescrive una broncoscopia.
-
Broncoscopia:
non vi è evidenza di anomalie. Anche il lavaggio
bronchiale non dimostra cellularità particolare.
Una
successiva broncoscopia sotto controllo TAC permette di eseguire
una biopsia ad ago sottile alle lesioni del polmone destro,
che rivelano istiociti, pneumociti e frammenti di tessuto
benigno soffice.
Diagnosi
e decorso clinico
Tali lesioni sono state considerate compatibili con segni di
tossicità all’amiodarone e di conseguenza la terapia
è stata sospesa.
Le TAC seriate eseguite successivamente dimostrano la completa
risoluzione delle masse parenchimali e delle altre lesioni segnalate,
anche se sono stati necessari dieci mesi per la normalizzazione
del quadro clinico.
Commento
L’amiodarone, un derivato benzofuranico di sintesi, viene
utilizzato per il trattamento delle aritmie sopraventricolari
e ventricolari. Può determinare vari effetti collaterali
a livello oculare, neurologico, cutaneo, epatico e tiroideo. L’interessamento
polmonare avviene circa nel 5% dei casi e richiede la sospensione
del trattamento.
Il farmaco può danneggiare il parenchima polmonare mediante
un danno citotossico diretto e una reazione immunitaria indiretta.
Le lesioni possono comparire nell’arco di 5-30 settimane,
talora in forma clinicamente acuta, talora in forma più
lenta. Solitamente l’effetto collaterale si presenta con
dosaggi più elevati (400 mg/die), anche se può comparire
con 200 mg/die e risulta più frequente nei soggetti anziani
con concomitanti patologie polmonari.
I segni clinici sono spesso aspecifici, con tosse, dispnea ingravescente,
febbricola, pleurite e perdita di peso, e possono essere presenti
leucocitosi e aumento della VES.
Le prove di funzionalità polmonare dimostrano un quadro
restrittivo e una diminuzione dello scambio alveolo-capillare.
Nei soggetti cardiopatici il quadro viene facilmente attribuito
a un peggioramento della funzione cardiaca, a un focolaio polmonare
o può fare porre il sospetto di una neoplasia.
Interessante è il quadro radiologico polmonare, che può
presentarsi con una pneumopatia interstiziale aspecifica, dovuta
alla reazione citotossica e alla lieve fibrosi dell’interstizio,
che determinano rigonfiamento dei tralci.
Anche la TAC rispecchia la patogenesi descritta, con aree smerigliate,
ispessimenti e distorsioni dell’architettura interstiziale.
Può comparire anche il classico “honey-comb”,
o polmone a “nido d’ape”, e nei casi più
avanzati la successiva formazione di bronchiectasie.
Meno frequentemente la forma si manifesta con bronchiolite fino
a configurare un focolaio broncopneumonico.
Nei pazienti in terapia con amiodarone è quindi importante
tenere presente e prevedere la possibile insorgenza di tale effetto
collaterale, soprattutto se viene impiegata un’alta dose
di mantenimento. Una strategia utile per la diagnosi precoce di
tossicità polmonare è l’adeguata informazione
del paziente, che deve essere istruito a riferire la presenza
di nuovi sintomi sospetti, oltre a un’attenta e periodica
valutazione clinica.
|