M.D.
numero 23, 22 giugno 2005
Rassegna
Grandi trial e antagonismo del sistema renina-angiotensina-aldosterone
- Quando un risultato si trasforma in un¹indicazione al trattamento?
di Claudio Borghi - Dipartimento di Medicina Clinica
e Biotecnologia Applicata “D. Campanacci”, Università
di Bologna
Se condotti nel rispetto di specifiche condizioni, i trial
clinici rappresentano lo strumento indispensabile per generare
indicazioni terapeutiche. Lo studio LIFE rappresenta uno degli
esempi più sostanziali di come una corretta conduzione
possa generare sia dimostrazioni di efficacia sia indicazioni
da applicare nella pratica clinica.
Le malattie cardiovascolari
rappresentano la prima causa di morte nei Paesi industrializzati,
compresa l’Italia, nella quale il numero di decessi annui
conseguenti a infarto miocardico o ictus risulta significativamente
superiore qualora confrontato con quello di malattia cui viene
attribuito un impatto sociale disastroso, quali le patologie
neoplastiche.
Tale ruolo deleterio delle malattie cardiovascolari consegue
all’intervento di una serie di fattori di rischio che,
agendo in maniera isolata o più spesso combinata, sono
responsabili dello sviluppo della malattia aterosclerotica e
delle sue complicanze.
Nell’ambito del panorama sempre più complesso del
rischio cardiovascolare, uno degli aspetti che ha ricevuto maggiore
attenzione negli ultimi anni è stata certamente l’osservazione
della natura multideterminata del rischio stesso, la cui espressione
clinica rappresenta la risultante grossolana dell’intervento
dei numerosi meccanismi che, con valenza diversa, sono tuttavia
in grado di promuovere lo sviluppo e la progressione della patologia
cardiovascolare.
In questa logica di rischio cardiovascolare ad ampio spettro
il sistema renina-angiotestina-aldosterone (RAS) svolge un ruolo
essenziale in quanto in grado di svolgere un ruolo di promotore
e amplificatore dell’intervento dei fattori di rischio
tradizionali, risultando coinvolto nello sviluppo e progressione
della malattia aterosclerotica in maniera largamente indipendente
dal fattore di rischio prevalente (figura 1).
 Questo
spiega perché tra le strategie di prevenzione cardiovascolare
un ruolo di primo piano sia quello che consegue all’impiego
di farmaci in grado di modulare l’attività del sistema
RAS, il cui uso nella pratica clinica si è dimostrato
efficace in un’ampia popolazione di pazienti, che coinvolge
prevalentemente la popolazione ipertesa e i pazienti con cardiopatia
ischemica, scompenso cardiaco e diabete complicato o meno da
compromissione renale1.
Questo
spiega perché tra le strategie di prevenzione cardiovascolare
un ruolo di primo piano sia quello che consegue all’impiego
di farmaci in grado di modulare l’attività del sistema
RAS, il cui uso nella pratica clinica si è dimostrato
efficace in un’ampia popolazione di pazienti, che coinvolge
prevalentemente la popolazione ipertesa e i pazienti con cardiopatia
ischemica, scompenso cardiaco e diabete complicato o meno da
compromissione renale1.
In questa ottica i grandi trial condotti con farmaci che inibiscono
il RAS hanno giocato un ruolo fondamentale, producendo evidenze
e contribuendo a generare le conseguenti indicazioni il cui
peso specifico in ambito clinico dipende tuttavia dal valore
specifico dei presupposti che rendono quel trial o quei trial
adatto(i) a generare quella indicazione.
In primo luogo, uno studio in grado di generare indicazioni
deve necessariamente possedere una serie di caratteristiche
che sono riassunte nella tabella 1, tra le quali un ruolo essenziale
è svolto dall’appropriatezza del razionale di intervento,
l’aderenza della casistica e l’applicabilità
dell’eventuale risultato alla popolazione reale, la rilevanza
clinica delle evidenze e l’elevato rapporto beneficio/rischio
della strategia di intervento proposta.
Solo nel caso in cui tutte queste condizioni siano opportunamente
soddisfatte, si può presumere che la trasposizione della
evidenza dello studio all’indicazione clinica possa essere
una soluzione corretta e auspicabile.
Indicazioni dagli studi clinici
Tale logica si applica certamente a due dei principali studi
clinici che hanno sancito il ruolo degli inibitori RAS nella
prevenzione cardiovascolare.
 Il
primo è certamente lo studio HOPE2, nel quale il trattamento
con ACE-inibitori applicato a una popolazione di pazienti a
elevato rischio cardiovascolare e suscettibili di benefico clinico
qualora sottoposti a tale strategia terapeutica ha migliorato
significativamente la prognosi clinica coronarica e cerebrovascolare.
Ciò ha sancito l’efficacia di un impiego ad ampio
spettro di tale classe di farmaci nei pazienti con profilo di
rischio cardiovascolare elevato.
Il
primo è certamente lo studio HOPE2, nel quale il trattamento
con ACE-inibitori applicato a una popolazione di pazienti a
elevato rischio cardiovascolare e suscettibili di benefico clinico
qualora sottoposti a tale strategia terapeutica ha migliorato
significativamente la prognosi clinica coronarica e cerebrovascolare.
Ciò ha sancito l’efficacia di un impiego ad ampio
spettro di tale classe di farmaci nei pazienti con profilo di
rischio cardiovascolare elevato.
La stessa logica di interpretazione può essere applicata
allo studio LIFE3, che ha esteso il ruolo dei farmaci inibitori
del RAS nel paziente a rischio cardiovascolare elevato, dimostrando
come il trattamento con un AT1-bloccante in una popolazione
di pazienti ipertesi anch’essi a rischio elevato per la
presenza di ipertrofia ventricolare sinistra e altri fattori
di rischio risulti efficace anche in aggiunta al controllo pressorio,
rafforzando il concetto del ruolo preventivo del blocco recettoriale
RAS e supportando un’indicazione come scelta terapeutica
prevalente nel paziente ad alto rischio cardiovascolare.
Seguendo questo tipo di logica e di approccio al problema è
altrettanto ovvio, però, che non tutti i trial possono
essere considerati adeguati a generare indicazioni cliniche
applicabili alla popolazione generale. Esistono infatti alcuni
elementi che da soli non sono in grado di permettere la generalizzazione
di un concetto terapeutico. Per esempio un’indicazione
terapeutica specifica non può essere proposta in conseguenza
della sola positività del risultato di un trial clinico
senza un’analisi completa e corretta delle caratteristiche
del risultato acquisito e delle modalità entro le quali
è stato raggiunto.
 Un
esempio paradigmatico è certamente rappresentato dai
risultati dello studio PROGRESS4, che ha suggerito come il trattamento
a base di perindopril sia in grado di ridurre l’incidenza
di recidiva di ictus, ipotizzando un’indicazione primaria
per tale molecola in tutti i pazienti sopravvissuti a un accidente
cerebrovascolare. Sfortunatamente tale suggerimento terapeutico
non risulta sostenuto dall’analisi dei risultati dello
studio che dimostra come il beneficio clinico in termini di
prevenzione della recidiva ictale sia in verità il risultato
della riduzione effettiva dei valori di pressione arteriosa
che consegue all’impiego della combinazione di perindopril
e diuretico (tabella 2), mentre l’efficacia terapeutica
del perindopril appare trascurabile.
Un
esempio paradigmatico è certamente rappresentato dai
risultati dello studio PROGRESS4, che ha suggerito come il trattamento
a base di perindopril sia in grado di ridurre l’incidenza
di recidiva di ictus, ipotizzando un’indicazione primaria
per tale molecola in tutti i pazienti sopravvissuti a un accidente
cerebrovascolare. Sfortunatamente tale suggerimento terapeutico
non risulta sostenuto dall’analisi dei risultati dello
studio che dimostra come il beneficio clinico in termini di
prevenzione della recidiva ictale sia in verità il risultato
della riduzione effettiva dei valori di pressione arteriosa
che consegue all’impiego della combinazione di perindopril
e diuretico (tabella 2), mentre l’efficacia terapeutica
del perindopril appare trascurabile.
La discrepanza tra evidenza clinica e indicazione proposta appare
così stridente che un recente editoriale pubblicato sul
BMJ a cura dello sperimentatore principale dello studio PROGRESS,
Stephen McMahon5, afferma che inseguire il concetto di un beneficio
specifico di un farmaco (in questo caso il perindopril) in luogo
di ridurre efficacemente la pressione con una combinazione di
farmaci potrebbe compromettere il miglioramento della prognosi
clinica di oltre 50 milioni di pazienti gravati da un profilo
di rischio cardiovascolare elevato. Tutto ciò dimostra
come la traslazione corretta delle evidenze alla pratica clinica
sia comunque una materia complessa, che non può essere
risolta dal solo esito positivo di uno studio se la sua interpretazione
non è rigorosa.
Ancora più intuitiva è l’osservazione che
non è possibile derivare indicazioni terapeutiche dalle
evidenze originate da obiettivi secondari di uno studio in assenza
di una verifica dell’obiettivo primario. In questo ambito
l’esempio più clamoroso è certamente rappresentato
dallo studio ALLHAT6, nel quale pur in presenza di un’assoluta
sovrapponibilità tra i trattamenti in studio in termini
di obiettivo primario del trial, si è proposta una fantomatica
indicazione prevalente per la terapia diuretica che non corrisponde
né all’obiettivo né alle reali evidenze emerse
dallo studio.
Analogamente non può essere considerata come potenziale
indicazione clinica quella derivata dall’evidenza di risultanze
positive, ma emerse dalla analisi di un sottogruppo di pazienti
quale quella che caratterizza lo studio SCOPE7, nel quale la
sola evidenza di efficacia riguarda la prevenzione dello stroke
non fatale in assenza di un effetto del trattamento nei confronti
dell’obiettivo primario dello studio, rappresentato dalla
incidenza di eventi cardiovascolari maggiori.
Insegnamenti dallo studio LIFE
Per contro uno degli aspetti più interessanti relativi
alla disciplina degli studi clinici è la possibilità
che, una volta verificato l’obiettivo primario, lo stesso
studio possa generare nuove indicazioni cliniche derivate dall’analisi
approfondita delle evidenze di beneficio emerse dallo studio.
Un tipico esempio di tale aspetto è rappresentato dallo
studio LIFE3 per quanto concerne la riconosciuta efficacia del
losartan nella prevenzione delle complicanze cerebrovascolari
e dell’ictus. In particolare in questa situazione specifica
la definizione dell’indicazione clinica risulta conseguente
alla conferma di una serie di specifici elementi che rendono
inequivocabile il trasferimento dall’evidenza alla pratica
clinica (tabella 1).
In primo luogo il razionale di intervento che identifica l’attivazione
del sistema renina-angiotensina-aldosterone tra i fattori di
rischio della patologia cerebrovascolare, la cui incidenza risulta
più elevata nei soggetti che presentano più elevati
valori di attività reninica plasmatica. Ciò significa
che la somministrazione di un farmaco in grado di inibire tale
sistema ha un’elevata probabilità di risultare un
intervento di successo in termini di prevenzione cerebrovascolare,
soprattutto quando confrontato con un’altra strategia terapeutica
equivalente in termini di controllo pressorio, ma basata su
un diverso meccanismo d’azione (per esempio betabloccante).
Un secondo aspetto essenziale è rappresentato dal fatto
che sulla base del razionale di impiego, la prevenzione dell’ictus
era stata inserita tra gli obiettivi pre-specificati dello studio
LIFE e quindi risultava potenzialmente verificabile in base
alle caratteristiche dell’intervento proposto con losartan.
Ciò attribuisce solidità al risultato dello studio
ed esclude il rischio di attribuire una qualsiasi valenza clinica
a un risultato acquisito in maniera dal tutto casuale e imprevisto
e che, come tale, potrebbe rivelarsi non corrispondente alla
realtà bensì frutto del caso. Inoltre la natura
prospettica del disegno sperimentale dello studio LIFE, che
ha valutato l’efficacia del trattamento stimando l’incidenza
di eventi a partire dalla somministrazione iniziale di losartan
o atenololo, aggiunge ulteriore certezza al risultato, in quanto
riproduce in maniera più fedele possibile le condizioni
della realtà clinica nella quale il farmaco viene somministrato,
sulla base di una presunzione di efficacia che può essere
confermata solo dalla osservazione temporale.
 L’efficacia
del losartan nel ridurre l’incidenza di complicanze cerebrovascolari
osservata nell’ambito dello studio LIFE risulta inoltre
indipendente dall’effetto di fattori confondenti, i quali
potrebbero inficiare l’interpretazione dei risultati.
L’efficacia
del losartan nel ridurre l’incidenza di complicanze cerebrovascolari
osservata nell’ambito dello studio LIFE risulta inoltre
indipendente dall’effetto di fattori confondenti, i quali
potrebbero inficiare l’interpretazione dei risultati.
In particolare l’aspetto più rilevante è
rappresentato dall’assoluta indipendenza dell’intervento
preventivo dall’entità del controllo pressorio,
che è risultato assolutamente sovrapponibile nei pazienti
trattati con losartan e atenololo a fronte di una differenza
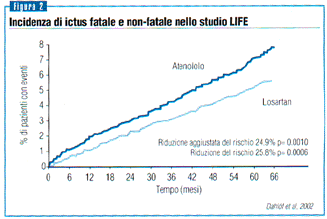
sostanziale nell’incidenza di ictus (figura 2).
Questo aspetto risulta estremamente rilevante in quanto lo studio
LIFE rappresenta il solo nel quale l’acquisizione della
evidenza clinica può essere ragionevolmente indipendente
dall’effetto confondente dalla pressione arteriosa, che
invece sembra essere l’elemento centrale del beneficio
osservato nel corso di studi di prevenzione cerebrovascolare,
quali PROGRESS e SCOPE e probabilmente HOPE.
Un ulteriore elemento rilevante è rappresentato dal fatto
che la prevenzione cerebrovascolare osservata nell’ambito
dello studio LIFE risulta in linea con l’effetto qualificante
dell’effetto farmacologico primario previsto dallo studio
e cioè la riduzione della massa ventricolare sinistra.
In particolare, poiché i dati epidemiologici dimostrano
come un aumento della massa ventricolare sinistra si associ
a un incremento del rischio relativo di complicanze cerebrovascolari,
è intuitivo immaginare come la regressione dell’ipertrofia
stessa possa in pratica tradursi in un’analoga riduzione
della incidenza di ictus, che sarà tanto più evidente
quanto maggiore è l’impatto dei farmaci in studio
nei confronti di tale parametro.
Nello studio LIFE il trattamento con losartan si è associato
a una maggiore riduzione della massa ventricolare rispetto a
quanto osservato nei pazienti trattati con atenololo, e tale
aspetto può ragionevolmente sostenere l’adeguatezza
del risultato in termini di applicazione clinica alla popolazione
ipertesa.
Inoltre l’intervento con losartan sembra essere ampiamente
giustificabile anche in termini di ipotesi meccanicistiche aggiuntive,
in quanto il farmaco risulta in grado di inibire i recettori
AT1 per la angiotensina II e di stimolare i recettori AT2, e
proprio questo duplice meccanismo di intervento a livello recettoriale
sembra essere oggi alla base dell’efficacia dei sartani
di prevenire lo sviluppo di complicanze cerebrovascolari, in
ragione soprattutto dell’ipotizzata attività cerebroprotettiva
della angiotensina II nei confronti dei recettori di tipo AT28.
In aggiunta alle evidenze puramente incentrate sull’acquisizione
e interpretazione di obiettivi clinici, i favorevoli effetti
del losartan nei confronti delle complicanze cerebrovascolari
potrebbero essere apprezzabili anche in termini di vantaggi
economici, in quanto la minore incidenza di ictus osservata
nella popolazione di pazienti trattati con losartan può
risultare sicuramente in grado di compensare il maggiore investimento
di denaro che consegue al prezzo più elevato di tale
farmaco rispetto all’atenololo. Quest’ultimo aspetto
rappresenta certamente un elemento essenziale nell’ottica
della transizione dalle evidenze cliniche alle indicazioni al
trattamento, in accordo con la logica che vuole l’applicazione
clinica di un risultato di uno studio tanto più rilevante
quanto più riesce ad associare un vantaggio clinico con
una convenienza economica in un’ottica di costo/efficacia.
Conclusioni
Nonostante sia indubitabile che i risultati degli studi clinici
rappresentino lo strumento essenziale e indispensabile per generare
indicazioni terapeutiche applicabili su larga scala alla popolazione,
è altrettanto vero che il loro ruolo come generatori
di suggerimenti terapeutici sia subordinato al rispetto di una
serie di specifiche condizioni.
In particolare la plausibilità sulla base del razionale
dello studio, la correttezza delle procedure di indagine e di
analisi statistica e l’applicabilità alla popolazione
generale in un ambito economicamente ragionevole rappresentano
aspetti inderogabili della procedura di sviluppo di un’indicazione
clinica.
Per contro, la conduzione di uno studio nel rispetto di tali
condizioni può permettere di derivare dallo stesso un
numero rilevante di indicazioni cliniche anche aggiuntive all’ipotesi
che sottende all’obiettivo primario.
Lo studio LIFE rappresenta uno degli esempi più sostanziali
di come una corretta strategia di intervento e di conduzione
della ricerca possa generare dimostrazioni di efficacia sia
in termini assoluti sia in confronto con altre strategie di
intervento e conseguentemente generare indicazioni terapeutiche
ad ampio spettro, nel rispetto della logica corretta di transizione
dalle evidenze dei trial alla pratica clinica.
Bibliografia
1. Backer G, Ambrosioni E et al, for the Third
Joint Task Force of European and Other Societies on CV disease
prevention in clinical practice. European guidelines on cardiovascular
disease prevention in clinical practice. Eur J Cardiovasc Prevent
Rehab 2003; 10: S1-S78.
2. Yusuf S, Sleight P, Pogue J et al. Effects of an angiotensin-converting-enzyme
inhibitor, ramipril, on cardiovascular events in high-risk patients.
The Heart Outcomes Prevention Evaluation Study Investigators.
N Engl J Med 2000; 342: 145-53.
3. Dahlöf B, Devereux RB, Kjeldsen SE et al for the LIFE
study group. Cardiovascular morbidity and mortality in the Losartan
Intervention For Endpoint reduction in hypertension study (LIFE):
a randomized trial against atenolol. Lancet 2002; 359: 995-1003.
4. PROGRESS Collaborative Group. Randomised trial of a perindopril-based
blood-pressure-lowering regimen among 6105 individuals with
previous stroke or transient ischaemic attack. Lancet 2001;
358: 1033-41.
5. Macmahon S, Neal B, Rodgers A, Chalmers J. The PROGRESS trial
three years later: time for more action, less distraction.
BMJ 2004; 329: 970-71.
6. ALLHAT Collaborative Research Group. Major cardiovascular
events in hypertensive patients randomized to doxazosin vs chlorthalidone:
the antihypertensive and lipid-lowering treatment to prevent
heart attack trial (ALLHAT). Jama 2000; 283: 1967-75.
7. Lithell H, Hansson L, Skoog I et al. The Study on Cognition
and Prognosis in the Elderly (SCOPE): principal results of a
randomised double-blind intervention trial. J Hypertens 2003;
21: 875-86.
8. Fournier A, Messerli FH, Achard JM, Fernandez L. Cerebroprotection
mediated by angiotensin II. A hypothesis supported by recent
randomized clinical trials. J Am Coll Cardiol 2004; 43: 1343-47.