M.D.
numero 19, 25 maggio 2005
 Pratica
medica Pratica
medica
Uno strano caso di morbo di Crohn
di Nicola Mauro - Medico di medicina generale, Castelmella (BS),
AIMEF
Donna
di 30 anni, con storia clinica familiare negativa per patologie
croniche, da sempre sottopeso, affetta da ernia iatale da
scivolamento con esofagite da reflusso e gastrite cronica
da reflusso biliare e da lieve prolasso mitralico.
Nell’agosto del 2004 si presenta nel mio ambulatorio
riferendo diversi sintomi che persistono da alcuni giorni:
diarrea giornaliera, algie addominali, febbricola, calo
ponderale e astenia. |
Iter diagnostico
Prescrivo
subito una serie di indagini diagnostiche.
-
Ricerca
sangue occulto nelle feci: positiva.
-
Esami
ematochimici: aumento dei globuli bianchi (14.900); negativa
la ricerca per malattia celiaca.
-
Colonscopia:
presenza di un dolicocolon, mucosa normale in tutti i tratti
esaminati.
In
base al referto della colonscopia l’iter diagnostico si
interrompe. Nel frattempo la paziente non accusa altri sintomi
e riferisce di sentirsi bene.
Nel gennaio 2005, a seguito di algie lombari intense, la paziente
si reca in Pronto Soccorso dove viene posta diagnosi di “sospetta
colica renale” e gli viene consigliato di effettuare una
TAC.
-
TAC
lombare: a livello L5-S1 protrusione paramediana sinistra
che impronta il sacco e impegna parzialmente il recesso laterale.
Non evidenza di calcolosi renale.
-
Esami
ematochimici: modico aumento dei globuli bianchi (12.200)
e aumento delle piastrine (517.000).
Persistendo
la sintomatologia colitica con calo ponderale progressivo decido
per il ricovero ospedaliero, dove vengono effettuate una serie
di indagini di approfondimento.
-
Ecografia
addome superiore: nella norma.
-
TAC
addome-pelvi: due piccoli linfonodi di poco superiori a 1
cm in sede aorto-cavale e paraortica sinistra al di sotto
del piano degli ili renali. Numerosi piccoli linfonodi nel
ventaglio mesenteriale.
-
Ecografia
delle anse intestinali: a carico delle anse del colon trasverso
sembra osservarsi discreto ispessimento delle pareti (4.5
mm), ipoecogene, con discreta riduzione del lume. Il dato
si estende sino alla flessura epatica. Analoghi
reperti si osservano in corrispondenza della fossa iliaca
destra in sede mediana-paramediana, a questo livello verosimilmente
di pertinenza dell’ileo.
-
Esofagogastroduodenoscopia:
gastropatia edematosa diffusa; duodenopatia iperemica con
edema bulbare.
-
Esame
istologico: mucosa duodenale con incremento patologico dei
linfociti intraepiteliali (lesione tipo I di Marsh).
-
Pancoloscopia:
emorroidi di primo grado.
-
Esame istologico: mucosa colica con segni morfologici da prolasso
mucoso a livello rettale.
-
Scintigrafia ossea: modestissima maggiore quota di radioattività
potrebbe essere documentabile all’interno della piccola
pelvi (regione del sigma), tuttavia tale reperto appare troppo
modesto per ipotizzare una malattia infiammatoria intestinale
in fase attiva.
-
Scintigrafia
ossea trifasica: rimaneggiamento osseo del ginocchio destro
con maggiore interessamento della testa tibiale, accompagnato
da fenomeni flogistici. Segni indiretti di ipervascolarizzazione
dei tessuti molli dell’emibacino destro, nella porzione
media-inferiore e pelvica, segno scintigrafico riferibile
a processo flogistico nella sede indicata.
-
Clisma
del tenue: presenza di due diverticoli a profili netti, il
maggiore di circa 2 cm a carico della prima ansa del digiuno
subito a monte del Treitz.
-
Artrocentesi
ginocchio destro ed esame del liquido sinoviale: fibrino-purulento.
Cristalli assenti (reperto infiammatorio).
Diagnosi
e terapia alla dimissione
Malattia infiammatoria cronica intestinale (?); artrite del
ginocchio destro.
La paziente viene dimessa con esenzione del ticket per morbo
di Crohn e la seguente terapia: cortisonici, inibitori di pompa
protonica, sulfasalazina, terapia marziale e acido folico.
 Ulteriori
indagini Ulteriori
indagini
A un mese dalla dimissione la paziente esegue, presso un altro
ospedale, un’endoscopia capsulare.
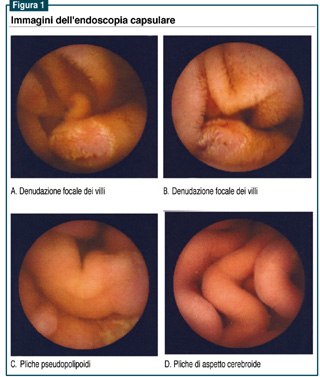
n Endoscopia capsulare (figura 1): numerose aree di denudazione
focale dei villi (A, B) e pliche giganti, di aspetto pseudopolipoide,
congeste ed edematose (C, D). È visibile un’afta
isolata. Il quadro descritto non è di univoca interpretazione,
essendo riscontrabile sia nella malattia di Crohn sia in condizioni
infiltrative del piccolo intestino.
Si consiglia tipizzazione istologica mediante enteroscopia push-type.
-
Enteroscopia
push-type: quadro endoscopico di flogosi del duodeno e del
digiuno di non univoca interpretazione, da rivalutare dopo
l’esame istologico.
-
Esame
istologico: frammenti di mucosa del piccolo intestino sede
di modesta flogosi cronica lievemente attiva, priva di carattere
di specificità.
-
Ulteriore
esame istologico (in altra sede): frustoli di mucosa intestinale
con incremento focale dei granulociti eosinofili, possibili
indicatori di un danno iatrogeno-farmacologico della mucosa.
Non elementi morfologicamente riconducibili a localizzazione
di malattia di Crohn.
Nel
marzo 2005 la paziente effettua una nuova valutazione gastroenterologica;
riferisce riduzione notevole del dolore addominale, peso stabile
e regressione della febbricola e delle artralgie diffuse.
Viene posta, a questo punto, diagnosi di “sospetta malattia
di Crohn”.
Dopo pochi giorni viene effettuato ulteriore controllo internistico
e viene posta diagnosi di spondiloartrite sieronegativa e riserva
per malattia cronica intestinale. Proibito l’uso dei Fans.
COMMENTO
Il morbo di Crohn è caratterizzato da una patogenesi complessa,
come impegnative sono la diagnosi e la sorveglianza della malattia
nel tempo. Tralasciando la patogenesi, vorrei semplicemente spostare
l’attenzione sull’iter diagnostico, che negli ultimi
anni è diventato molto complesso, se non addirittura “contorto”.
Trascorrono mediamente tre anni dalla comparsa dei sintomi alla
diagnosi; già questo dato è significativo per quanto
riguarda la difficoltà di diagnosi di questa malattia decisamente
“infida”.Inoltre il quadro clinico non si correla in
modo netto con il dato di laboratorio: solitamente è presente
un’anemia a genesi multifattoriale, da perdita cronica di
sangue e malassorbimento di ferro e/o malassorbimento di vitamina
B12 (secondario a infiammazione dell’ileo terminale); è
presente una leucocitosi; VES e PCR sono elevate nei pazienti
con malattia in fase attiva.
Ma è la diagnostica strumentale che si è rinnovata
con l’avvento di nuove tecniche che hanno o stanno per soppiantare
le precedenti. Rimane obbligatorio un esame radiologico delle
prime vie digestive con studio seriato dell’intestino tenue
(potrebbe essere utile per mettere in evidenza ulcerazioni, stenosi
e fistole).
L’indagine colonscopica o il clisma opaco risultano utili
per evidenziare possibili ulcere aftoidi e aree
di mucosa con infiammazione alternate ad aree di mucosa indenne.Un
ruolo decisamente prioritario ha assunto l’ecografia addominale,
anche se la tecnica risente ancora molto dell’esperienza
dell’operatore che la effettua.
Una metodica nuova e promettente è l'endoscopia capsulare,
utile soprattutto quando l’esame colonscopico
e l’esame duodenoscopico non sono dirimenti.
Ulteriore diagnostica più recente è costituita dall’enteroscopia
push-type e in questo caso è importante l’esame istologico.
Ma nel caso della mia paziente neppure con questa tecnica si è
arrivati a tipizzare la patologia da cui è affetta.
|