Clinica
Inquadramento dell¹eritema nodoso
di Giovanni Di Giacinto - Medico di medicina generale, Sant’Angelo
in Vado (PU)
La principale difficoltà per il medico di famiglia
è la distinzione tra eritema nodoso idiomatico e quello
secondario a un’ampia gamma di affezioni. L’anamnesi
dettagliata, un accurato esame obiettivo e alcuni esami biochimici
sono fondamentali per un corretto approccio alla malattia.
| Tabella
1 - Eziologia dell’eritema nodoso
|
|
Idiopatico
Secondario
Infezioni
• Batteri
-
Streptococco beta-emolitico gruppo A
- Mycobacterium tuberculosis
- Yersinia
- Salmonella
- Shigella
- Campylobacter
- Brucella
- Chlamydia
- Mycoplasma, ecc.
•
Virus
-
Virus epatite B
- Virus Epstein-Barr
- Citomegalovirus
•
Miceti
-
Coccidiomicosi
- Istoplasmosi
- Blastomicosi
•
Protozoi
-
Toxoplasma
- Ameba, Giardia
Malattie
infiammatorie intestinali
•
Morbo di Crohn
• Rettocolite ulcerosa
Farmaci
•
Penicilline
• Sulfamidici
• Contraccettivi orali
• Acido acetilsalicilico, ecc.
Neoplasie
•
Linfoma di Hodgkin e non Hodgkin
• Leucemie
• Carcinomi
Altre patologie
•
Sarcoidosi
• Sindrome di Reiter (artriti reattive)
• Malattia di Behçet
• Sindrome di Sweet
Gravidanza
|
L'eritema
nodoso (EN) è una vasculite delle piccole vene del derma;
si osserva prevalentemente nel sesso femminile, principalmente
nella terza-quarta decade di vita, sebbene possa colpire i bambini1,2
e raramente gli adulti.
Può essere secondario a una vasta gamma di malattie sistemiche,
a infezioni batteriche, virali, micotiche, protozoarie, all’impiego
di farmaci (tabella 1) e nel 30-50% dei casi rimane non definibile
nella sua eziologia e, pertanto, viene definito come “idiopatico”3,4.
In ambito infettivologico, lo streptococco beta-emolitico di
gruppo A e il Mycobacterium tuberculosis rappresentano
i microrganismi principalmente responsabili della sua comparsa3,5.
In particolare, la faringite streptococcica costituisce la più
frequente causa infettiva di eritema nodoso nell’età
evolutiva. L’infezione tubercolare, pur avendo ai giorni
nostri perduto importanza in relazione alla diminuita incidenza
nella popolazione generale, può rappresentare una delle
cause di EN, il quale può associarsi o essere preceduto
da manifestazioni sistemiche quali febbre e artralgie.
Numerosi altri agenti infettivi sono stati associati a questa
condizione, in particolare la Salmonella enteritidis,
la Yersinia enterocolitica, il Campylobacter enteritis,
la Brucella melitensis, il virus dell’epatite
B, il virus di Epstein-Barr, il citomegalovirus,6-12 ecc.
La sarcoidosi rappresenta una delle principali cause di eritema
nodoso secondario3,5.
Nei pazienti con sarcoidosi che presentano un EN è frequente
osservare una linfoadenopatia ilare bilaterale, evidenziabile
mediante una radiografia del torace e un’artropatia, che
coinvolge principalmente le ginocchia e/o le caviglie, sebbene
possano essere colpite spalle, anche, polsi, gomiti e piccole
articolazioni delle mani e dei piedi13.
La combinazione eritema nodoso e linfoadenopatia ilare bilaterale
è una forma acuta di sarcoidosi, che presenta una prognosi
buona, in quanto si osserva una completa risoluzione dell’adenopatia
entro dodici mesi nel 90% dei casi e solo pochi di questi evolvono
verso una forma di sarcoidosi cronica14.
L’eritema nodoso si può osservare in pazienti affetti
da malattie infiammatorie intestinali croniche, in particolare
in quelli con morbo di Crohn5,15. Può
manifestarsi prima dell’esordio di tali affezioni, ma generalmente
ne accompagna le fasi di riacutizzazione ed è spesso
associato ad artrite e uveite anteriore acuta. Nei soggetti
affetti da artrite reattiva è possibile la comparsa di
un eritema nodoso, più frequentemente dopo un’infezione
“trigger” da parte della Yersinia; in tali
casi non è stata osservata l’associazione con l’antigene
di istocompatibilità HLA B27.
L’accezione generale che i farmaci siano più spesso
sospettati che provati come causa di eruzioni cutanee è
valida anche per l’eritema nodoso. Infatti molti sono i
farmaci che ne possono indurre la comparsa, tra questi vanno
annoverate molecole già da tempo utilizzate nella pratica
clinica quotidiana, quali penicilline3,
sulfamidici, contraccettivi orali16, acido
acetilsalicilico, sebbene si moltiplicano le segnalazioni di
casi associati alla somministrazione di molecole di più
recente commercializzazione (paroxetina, fluoxetina, montelukast).
È recente la segnalazione di un caso di eritema nodoso
a carattere ricorrente correlato all’assunzione orale di
Echinacea, erba largamente utilizzata come integratore dietetico
per la prevenzione e il trattamento del raffreddore17.
Nella malattia di Behçet l’eritema nodoso è
di frequente osservazione18, sebbene altre
manifestazioni cutanee, quali flebiti superficiali e vasculiti,
possano essere confuse con l’EN e per le quali è
necessario un esame bioptico per una diagnosi corretta19.
Sebbene vi siano segnalazioni di casi osservati in pazienti
con linfoma di Hodgkin e non Hodgkin20,21,
con leucemie22,23 e con tumori solidi24,
l’EN quale manifestazione paraneoplastica è di rara
osservazione.
| Figura
1 - Eritema nodoso |
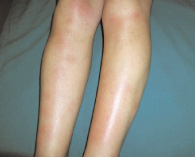 |
|
Su
gentile concessione del Dott. Antonio Pugliese (AIMEF,
Taranto)
|
Clinica
L’eritema nodoso è caratterizzato da noduli dolenti,
rotondeggianti, leggermente rilevati e a margini indistinti,
del diametro in genere da 1 a 5 cm, caldi al termotatto, spesso
bilaterali, localizzati caratteristicamente in corrispondenza
della superficie anteriore-laterale delle gambe (figura 1).
Meno frequentemente si osservano al tronco, agli avambracci,
alle braccia e alle cosce.
I noduli hanno inizialmente un colore rosso acceso e, con il
passare dei giorni, tendono ad assumere un colorito brunastro
(aspetto contusiforme) e nell’arco di due-tre settimane
risolvono spontaneamente senza reliquati, anche se, non di rado,
per la comparsa di gittate successive, la durata complessiva
è di sei-otto settimane25.
A sottolineare il carattere sistemico dell’affezione si
associano frequentemente febbre, malessere generale, artralgie
e/o artriti, che coinvolgono principalmente le caviglie e le
ginocchia. Tali manifestazioni possono essere concomitanti con
la sua insorgenza, ma possono anche precederlo di alcuni giorni.
Esami di laboratorio
Nei pazienti con eritema nodoso è frequente il riscontro
di un incremento degli indici aspecifici di flogosi, in particolare
di VES, PCR, fibrinogeno, alfa-2 globuline, di anemia normocromica
normocitica, di leucocitosi neutrofila, di ipergamma-globulinemia
policlonale.
Un aumento dei livelli sierici degli anticorpi rivolti contro
la streptolisina O (TAS) si osserva nei soggetti nei quali l’eritema
nodoso è secondario a infezione da streptococco beta-emolitico
di gruppo A.
Diagnosi
La diagnosi è prettamente clinica: l’osservazione
di noduli eritematosi e dolenti localizzati sulla superficie
anteriore-laterale delle gambe in un paziente che presenta sintomi
di un impegno sistemico è altamente evocativa.
Al contrario l’inquadramento eziologico è più
complesso, se si tratta cioè di una forma idiopatica
o secondaria, in quanto, in quest’ultima evenienza, la
patologia di base potrebbe essere in una fase quiescente e,
pertanto, ancora non diagnosticabile.
A tale scopo sono indispensabili un’anamnesi dettagliata
e un accurato esame obiettivo, così come l’osservazione
clinica del paziente ripetuta a distanza di tempo dalla comparsa
dell’eritema nodoso, per il possibile precoce riconoscimento
dei segni e dei sintomi di una patologia causale.
Tra le indagini strumentali l’esame radiografico del torace
assume un’importanza rilevante, potendo evidenziare le
alterazioni tipiche della sarcoidosi, della tubercolosi e delle
infezioni micotiche.
Terapia
Nei
casi di eritema nodoso secondario la terapia sarà mirata
nei confronti della patologia causale.
La terapia “sintomatica” si avvale dell’impiego
di antinfiammatori non steroidei a dosaggio pieno o di corticosteroidi.
Il 6-metil-prednisolone al dosaggio di 8 mg/die in somministrazione
mattutina per un periodo di dieci-quindici giorni favorisce,
in genere, il miglioramento del quadro clinico, a cui può
far seguito la riduzione posologica dello steroide di 2 mg a
intervalli di sette-dieci giorni fino alla sospensione.
z Ruolo del medico di medicina generale
Il medico di medicina generale svolge un ruolo importante nella
gestione dei pazienti affetti da eritema nodoso, in quanto frequentemente
è il primo sanitario a essere consultato dai soggetti
che presentano tale patologia.
Se da un punto di vista clinico non dovrebbero esserci particolari
problemi di inquadramento diagnostico, per il Mmg la principale
difficoltà sta nel distinguere i pazienti con eritema
nodoso associato a una condizione ben definita e trattabile
da quelli con eritema nodoso idiopatico.
Poiché la lista delle possibili cause è ampia,
un approccio razionale, che tenga conto del rapporto costo-efficacia,
è importante per un adeguato inquadramento diagnostico.
Un’anamnesi dettagliata che faccia particolare riferimento
a precedenti infezioni respiratorie, alla comparsa di diarrea,
all’utilizzo di farmaci, un accurato esame obiettivo per
l’individuazione di un’artrite a localizzazione agli
arti inferiori, due consecutive determinazioni del TAS a intervalli
di due-quattro settimane, un test cutaneo alla tubercolina,
una radiografia del torace possono essere sufficienti per inquadrare
in maniera corretta la maggior parte dei pazienti3.
Se tutte queste indagini risultano negative, la presenza di
una patologia causale associata è improbabile e pertanto
si può impostare la terapia farmacologica e seguire nel
tempo l’evoluzione del quadro clinico.
Se invece emergono elementi che orientano verso patologie che
richiedono competenze specifiche, è opportuno avvalersi
di consulenze specialistiche adeguate.
z Conclusioni
L’eritema nodoso è associato a un’ampia gamma
di affezioni. Per un approccio ottimale mirato a ridurre i costi
della diagnosi, sono indicati un’anamnesi e un esame obiettivo
accurati, con particolare attenzione alla ricerca di una possibile
associazione con la sarcoidosi, con alcune infezioni, in particolare
streptococco beta-emolitico di gruppo A e da Mycobacterium tuberculosis,
con malattie infiammatorie intestinali croniche e con l’utilizzo
di farmaci. Inoltre, la determinazione del TAS a intervalli
di due-quattro settimane, l’intradermoreazione alla tubercolina
e la radiografia del torace rappresentano gli esami di primo
livello per l’inquadramento diagnostico.
Indagini cliniche e strumentali aggiuntive non sono necessarie
e dovrebbero essere eseguite solo per quei pazienti che presentano
evidenti segni e sintomi di patologie associate3.
Bibliografia
1.
Buoncompagni A et al. Caratteristiche cliniche e biologiche
dell’eritema nodoso in età pediatrica. Il Reumatologo
1997; 18: 31-5.
2. Concha J et al. Estudio clìnico-epidemiològico
del eritema nodoso in 23 casos pediàtricos.
An Esp Pediatr 1994; 50: 230-4.
3. Porrua CG et al. Erythema nodosum. Etiologic and predictive
factors in a defined population. Arthritis Rheum 2000; 43: 584-92.
4. Atanes A et al. Eritema nudoso. Rev Esp Reumatol 1989; 16:
166-71.
5. Mert A et al. Etiologias mas frecuentes de eritema nodoso.
Caracterìsticas clinicas, etiològicas y factores
que favorecen la apariciòn de eritema nodoso. Scand J
Infect Dis 2004; 36: 424-7.
6. Verdejo Ortés J et al. Eritema nodoso asociado a gastroenteritis
por Salmonella enteriditis.
Rev Clin Esp 1986; 178: 151.
7. Luqmani RA et al. Yersinia arthritis with erythema nodosum.
Postgrad Med J 1986; 62: 405.
8. Eastmond CJ et al. Campylobacter enteritis and erythema nodosum.
Br Med J 1982; 285: 937.
9. Pérez Arellano JL et al. Eritema nodoso y brucelosis.
Med Clin (Barc) 1988; 90: 181.
10. Maggiore G et al. Erythema nodosum and hepatitis B virus
(HBV) infection.
J Am Acad Dermatol 1983; 9: 602-3.
11. Bodansky HJ. Erythema nodosum and infectious mononucleosis
(letter). Br Med J 1979; 2: 1263.
12. Spear JB et al. Erythema nodosum associated with acute cytomegalovirus
mononucleosis
in an adult. Arch Intern Med 1988; 148: 323-4.
13. Mitchel DN. Sarcoidosis with skeletal involvement. In: Klippel
JH, Dieppe PA. Rheumatology. London, Mosby; 5: 26.1-8.
14. Dixey J. Erythema nodosum. In: Klippel JH, Dieppe PA. Rheumatology.
London, Mosby;
5: 25.1-4.
15. Kataria RK. Spondyloarthropathies. Am Fam Phys 2004; 69:
2853-60.
16. Bombardieri S et al. Erythema nodosum associated with pregnancy
and oral contraceptives. Br Med J 1977; 11: 1509-10.
17. Lee Soon S et al. Recurrent erythema nodosum associated
with Echinacea herbal therapy.
J Am Acad Dermat 2001; 44: 298-9.
18. International Study Group for Behçet Disease. Criteria
for diagnosis of Behçet disease.
Lancet 1990; 335: 1078-80.
19. Chun SI et al. Erythema nodosum-like lesions in Behçet’s
syndrome: a histopathological study of 30 cases. J Cutan Pathol
1989; 16: 259-65.
20. Simon S et al. Erythema nodosum and Hodgkin’s disease.
Cancer 1985; 56: 1470-2.
21. Thomson GTD et al. Erythema nodosum and non-Hodgkin’s
lymphoma. J Rheumatol 1990; 17: 383-5.
22. Sumaya CV et al. Erythema nodosum-like lesions of leukaemia.
Arch Dermatol 1974; 110: 415-8.
23. Bolla G et al. Erytheme noeux revelant une leucemie myelomonocytaire
chronique:
deux observations. Rev Med Interne 1998; 19: 838-9.
24. Weinstein A et al. Erythema nodosum in a patient with renal
cell carcinoma treated
with interleukin 2 and lymphokine activated killer cells. Jama
1987; 258: 3120-1.
25. Scarpa R et al. L’eritema nodoso: epidemiologia, etiologia,
patogenesi, quadro clinico
e terapia. Recenti Progressi in Medicina 1989; 80: 615-20.