M.D.
numero 15, 27 aprile 2005
Trial
Benefici della riduzione del peso corporeo
sul rischio cardiovascolare
Una riduzione del numero di fattori di rischio presenti nei
pazienti affetti da sindrome metabolica, in particolare dell’eccesso
ponderale, può determinare una sostanziale riduzione
del rischio cardiovascolare
 Obesità,
diabete di tipo 2 e sindrome metabolica sono patologie multifattoriali
caratterizzate da una spiccata eterogeneità. La sindrome
metabolica infatti, stando alla definizione ormai universalmente
accettata, vale a dire quella proposta dal National Cholesterol
Education Program (NCEP), consta della presenza, in uno stesso
paziente, di almeno tre delle seguenti 5 caratteristiche: obesità
addominale, indicata da una circonferenza della vita >102
cm nell’uomo e >88 cm nella donna, ipertrigliceridemia
(>150 mg/dL), basse HDL (<40 mg/dL nell’uomo e <50
mg/dL nella donna), ipertensione arteriosa (>130/80 mmHg)
ed elevati valori glicemici a digiuno (>110 mg/dL).
Obesità,
diabete di tipo 2 e sindrome metabolica sono patologie multifattoriali
caratterizzate da una spiccata eterogeneità. La sindrome
metabolica infatti, stando alla definizione ormai universalmente
accettata, vale a dire quella proposta dal National Cholesterol
Education Program (NCEP), consta della presenza, in uno stesso
paziente, di almeno tre delle seguenti 5 caratteristiche: obesità
addominale, indicata da una circonferenza della vita >102
cm nell’uomo e >88 cm nella donna, ipertrigliceridemia
(>150 mg/dL), basse HDL (<40 mg/dL nell’uomo e <50
mg/dL nella donna), ipertensione arteriosa (>130/80 mmHg)
ed elevati valori glicemici a digiuno (>110 mg/dL).
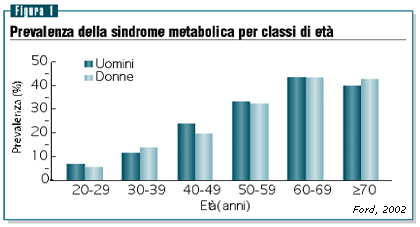
Recentemente il Third National Health and Nutrition Examination
Survey (NHANES) ha riportato la prevalenza della sindrome metabolica
nella popolazione adulta statunitense, evidenziando un aumento
della prevalenza al crescere dell’età, con la maggiore
presenza di malattia nella popolazione di età fra 60
e 69 anni (figura 1) (Ford et al, JAMA 2002; 287: 356-59).
Sindrome metabolicae rischio cardiovascolare
La presenza di sindrome metabolica è associata a un preoccupante
aumento del rischio di mortalità e morbilità cardiovascolare,
in maniera indipendente dalla presenza di patologie cardiovascolari
clinicamente evidenti e/o di diabete mellito. È stata
inoltre dimostrata una correlazione lineare tra il numero di
fattori associati alla sindrome metabolica e la mortalità
cardiovascolare: nei soggetti che presentano 4-5 fattori di
rischio il rischio di soffrire di un evento cardiovascolare
risulta essere 5 volte superiore a quello che caratterizza pazienti
che presentano un fattore soltanto. La valutazione del peso
associato ad ogni singolo parametro ha fatto rilevare che l’anomalia
maggiormente rappresentata è l’obesità (38.6%),
seguita da bassi livelli di C-HDL (37.1%), ipertensione (34%),
ipertrigliceridemia (30%) e anomalie glicemiche (12.6%).
L’obesità centrale rappresenta un notevole fattore
di rischio per lo sviluppo di resistenza insulinica, ipertensione,
iperlipidemia e aterogenesi. Il tessuto adiposo addominale rilascia
una varietà di adipocitochine (leptina, resistina, adiponectina)
che sembrerebbero implicate nella patogenesi della resistenza
insulinica e dell’aterosclerosi. Una produzione bilanciata
di adipocitochine gioca un ruolo importante nel mantenimento
dell’omeostasi del glucosio e del metabolismo lipidico.
Una produzione non equilibrata di adipocitochine sembra essere
direttamente coinvolta nella fisiopatologia della sindrome metabolica.
La riduzione del peso determina un miglioramento o addirittura
l’eliminazione delle comorbilità associate all’eccesso
ponderale. Una perdita di peso del 5% da dimostrato di ridurre
i rischi della malattia e i benefici in termini metabolici sono
associati all’entità della perdita di peso.
Se ne deduce che nei pazienti con sindrome metabolica una scelta
terapeutica ottimale dovrà concentrare gli interventi
proprio su questi obiettivi. Per quanto riguarda il controllo
del peso hanno indubbiamente un ruolo di primaria importanza
gli interventi dietetici e un idoneo programma di attività
fisica, ma va tenuto conto che in una consistente percentuale
di pazienti tali misure da sole sono insufficienti a raggiungere,
ma soprattutto a mantenere, il calo ponderale. è dimostrato
che quando il programma dietetico viene associato ad un adeguato
trattamento farmacologico, per esempio con un inibitore della
lipasi intestinale (orlistat), è possibile ottenere una
perdita di peso e un miglioramento dei fattori di rischio significativamente
superiori alla sola dieta ipocalorica in molti pazienti obesi
ad alto rischio di eventi coronarici.
Lo studio ORLICARDIA
L’impiego di orlistat è stato ulteriormente valutato
nello studio multicentrico randomizzato ORLICARDIA, a cui hanno
partecipato 126 uomini e donne, di età compresa fra 30-72
anni, con diabete di tipo 2 in trattamento con antidiabetici
orali e che presentavano sindrome metabolica secondo i criteri
di cui sopra (Didangelos et al, Curr Med Res Opin 2004; 20:
1393-1401). Nel corso dei 2 anni di studio previsti i pazienti
sono stati sottoposti a dieta ipocalorica (circa 1300 cal/die),
stabilita da uno specialista nutrizionista, abbinata o meno
all’assunzione di orlistat (120 mg tid). Gli outcome primari
erano le modificazioni del peso corporeo, della circonferenza
addominale, della glicemia e dell’insulinemia a digiuno,
del profilo lipidico, dell’indice di valutazione della
resistenza insulinica (HOMA) e dell’emoglobina glicata
(HbA1c).
 |
 |
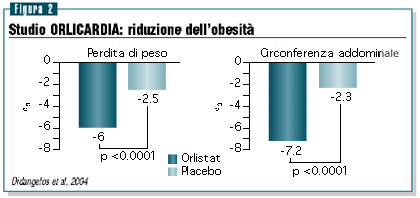
Dopo
sei mesi di trattamento, i pazienti che assumevano orlistat
avevano una perdita di peso significativamente superiore a quella
rilevata solo con regime dietetico (rispettivamente -6% e -2.5%,
p<0.0001); inoltre con orlistat un numero significativamente
più elevato di pazienti ha mantenuto una perdita di peso
superiore al 5% (67% vs 19% della dieta ipocalorica, p<0.0001).
Il cambiamento medio della circonferenza addominale era significativamente
maggiore nel gruppo trattato con orlistat rispetto a quello
del gruppo in regime ipocalorico (-7.2% vs -2.3%, p<0.0001)
(figura 2).
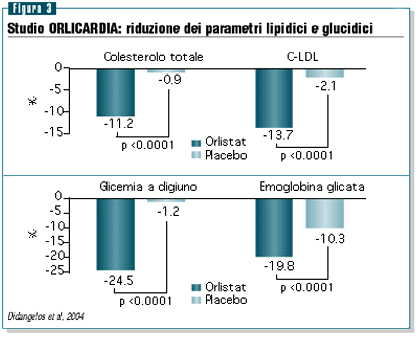
Orlistat era inoltre associato a miglioramenti significativi
anche per quanto riguarda i livelli di trigliceridi (-11.2%
vs -0.9%, p<0.0001), colesterolo LDL (-13.7% vs -2.1%, p<0.0001),
glicemia a digiuno (-24.5% vs -1.2%, p<0.0001), HbA1c (-19.8%
vs -10.3%, p<0.0001) (figura 3).
Al termine del trial il 91% dei pazienti che avevano seguito
la dieta ipocalorica era ancora da considerarsi affetto da sindrome
metabolica (il 53% presentava 4-5 fattori), mentre nel gruppo
che aveva assunto anche orlistat le percentuali erano significativamente
più basse: 65% per la sindrome metabolica (p<0.0001)
e 41% per la presentazione di 4-5 fattori (p=0.0173).
Un altro dato significativo è che nel gruppo orlistat
si è osservata una riduzione significativa del rischio
di eventi cardiovascolari stimati a 10 anni: -50% vs -4.5% (p<0.0001).
Complessivamente, orlistat ha presentato un profilo di sicurezza
simile a quello della sola dieta, ad eccezione di una maggiore
incidenza di eventi gastrointestinali, generalmente lievi e
transitori, tipicamente associati al meccanismo d’azione
del farmaco.
Poiché quanto maggiore è il numero di fattori
associati alla sindrome metabolica tanto maggiore è il
rischio cardiovascolare, un controllo efficace della malattia
in termini di riduzione del numero di fattori correlati, analogo
a quello che si è osservato nello studio ORLICARDIA,
potrebbe determinare una sostanziale riduzione del rischio cardiovascolare.